L'ostéochondrose de la colonne vertébrale est une lésion dégénérative-dystrophique des disques intervertébraux, du corps vertébral, de l'appareil ligamentaire, dans laquelle les tissus osseux et cartilagineux de la colonne cervicale, thoracique et lombaire sont détruits.
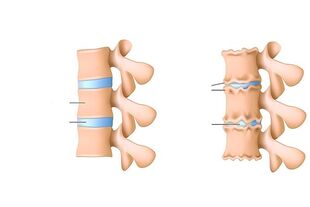
La pathologie affecte tout le segment moteur de la colonne vertébrale, le disque, les deux corps vertébraux et les structures nerveuses et musculaires adjacentes. Cette maladie est souvent appelée "la maladie de la civilisation", qui est associée à la posture verticale et au stress sur la colonne vertébrale chaque jour.
La principale cause de l'ostéochondrose vertébrale est le microtraumatisme lors de l'effort physique, une mauvaise alimentation, un mode de vie sédentaire et même une prédisposition génétique. Si cette maladie progresse, le disque intervertébral et les structures adjacentes souffrent en premier. La partie centrale du disque change, ce qui entraîne la perte des propriétés d'absorption des chocs de la vertèbre, à la suite de laquelle des fissures et un amincissement se forment dans l'anneau fibreux.
Les statisticiens américains affirment que la principale raison de limiter l'activité des personnes de moins de 45 ans est la douleur dans la colonne thoracique et cervicale. La plupart des citadins, les conducteurs, qui passent une grande partie de leur temps assis à recharger leur colonne vertébrale, sont à risque.
L'ostéochondrose est la cause de plus de 70% des cas de maux de dos. Le risque de contracter la maladie augmente avec l'âge.
Étiologie et pathogenèse de l'ostéochondrose rachidienne
L'ostéochondrose spinale a une pathogenèse à long terme (de plusieurs mois à plusieurs décennies). Cela dépend des facteurs qui affectent le développement de la maladie.
Facteurs de risque:
- Âge. Les personnes âgées (plus de 60 ans) sont à risque. Chez les personnes de moins de 35 ans, la maladie est rare. En raison des changements liés à l'âge, des perturbations se produisent dans l'environnement hormonal humain, rendant les tissus musculaires et les parois des vaisseaux sanguins plus poreux, ce qui signifie plus vulnérables. Cela provoque des troubles métaboliques, surcharge les disques intervertébraux.
- Maladies auto-immunes qui peuvent percevoir le tissu cartilagineux comme étranger et commencer à le détruire.
- Blessures à la colonne vertébrale. C'est l'une des principales raisons du développement de l'ostéochondrose chez les jeunes. On pense que plus de la moitié des personnes atteintes de lésions vertébrales à un jeune âge souffrent d'ostéochondrose vertébrale à un âge avancé.
- Surpoids, qui réduit l'usure des disques intervertébraux. Les disques cartilagineux servent en quelque sorte d'amortisseurs de la colonne vertébrale, assurant sa mobilité lors de l'activité physique, de la marche, de la course, etc. et protéger le tissu osseux de la destruction et de l'apparition de microfissures. La gravité de l'excès de poids rend la charge encore plus forte, accélérant la destruction des disques cartilagineux.
- Pieds plats.
- prédisposition génétique.
- Maladies du système endocrinien, provoquant des troubles métaboliques, qui à leur tour affectent négativement l'état du tissu cartilagineux.
L'ostéochondrose peut être dans un «état dormant» pendant une longue période. De nombreux patients découvrent la maladie en présence d'une douleur intense, lorsque le processus dystrophique dans le tissu cartilagineux a déjà endommagé les racines nerveuses.
Il y a des étapes dans la pathogenèse de l'ostéochondrose rachidienne:
- Violation de la circulation sanguine dans les disques intervertébraux et les structures adjacentes.
- Troubles hormonaux et métaboliques de l'organisme et des disques intervertébraux, en particulier.
- Processus de dégradation du nucleus pulposus. À ce stade, la structure du disque intervertébral change: le noyau diminue, le disque lui-même s'amincit, la charge sur l'anneau fibreux augmente, ce qui implique diverses stratifications, microfissures et parfois ruptures.
- Gonflement des disques intervertébraux: gonflement du tissu des disques intervertébraux, souvent vers le canal rachidien, empiétement sur celui-ci et provoquant une douleur intense.
- Hernie intervertébrale. La progression de la saillie entraîne la destruction des ligaments, un changement de la hauteur et de la forme du disque, qui à son tour provoque la formation de hernies.
- Compression des artères radiculaires.
- Insuffisance chronique de l'apport sanguin à la moelle épinière.
Symptômes de l'ostéochondrose vertébrale
Au fur et à mesure du développement de l'ostéochondrose, des pathologies apparaissent dans les disques intervertébraux et dans le cartilage lui-même, qui se chevauchent ensuite et peuvent conduire à l'apparition d'une hernie intervertébrale.
Les symptômes peuvent être à la fois généraux et spécifiques, caractéristiques des modifications pathologiques du cartilage, des disques intervertébraux et des tissus adjacents.
Le premier signe d'ostéochondrose doit être appelé mal de dos, engourdissement des sections vertébrales, mouvement limité, augmentation de la douleur lors de l'effort physique.
Symptômes spécifiques de l'ostéochondrose:
- L'ostéochondrose cervicale est caractérisée par une perturbation de la circulation sanguine, qui provoque des étourdissements, des douleurs et des acouphènes, des maux de tête. Le cerveau est mal enrichi en oxygène et en nutriments, ce qui fait qu'une personne vit un état de stress.
- Ostéochondrose de la région thoracique, souvent accompagnée de névralgies intercostales. Il y a des douleurs dans la poitrine et les côtes.
- L'ostéochondrose de la colonne lombaire provoque le développement de maladies du lumbago, du lombo-sacré (sciatique) et de la sciatique lombaire. Avec la sciatique, le nerf sciatique est affecté, des douleurs et une hypotension sont observées dans les fesses, ainsi qu'une hypotension dans les mollets.
Symptômes de l'ostéochondrose cervicale:
- Cirvicalgie: douleur dans la colonne cervicale. La nature de la douleur est variée (terne, vive, aggravée par l'inclinaison de la tête et du tronc, toux), en fonction du facteur qui affecte cette partie de la colonne vertébrale.
- Cervicobrachialgie: douleur dans la colonne cervicale irradiant vers le bras, engourdissement.
- Rétrose et arthrite de l'épaule-scapulaire: douleur dans l'articulation de l'épaule, dans la clavicule, qui limite le mouvement du bras de haut en bas.
- Épicondilose: douleur dans l'articulation du coude, mouvement limité.
- Syndrome de l'artère vertébrale: la soi-disant migraine cervicale, maux de tête et cervicalgies, nausées, parfois vomissements, troubles de la coordination des mouvements, chancelant lors de la marche, acouphènes.
L'un des signes les plus courants de l'ostéochondrose cervicale est une circulation sanguine altérée, entraînant de fréquents étourdissements, évanouissements et maux de tête.
Symptômes d'ostéochondrose mammaire:
- Thoracalgie: douleur dans la poitrine, douleur associée à l'immobilité (se manifestant par une position assise prolongée, la nuit), aggravée par l'activité physique, la respiration profonde, la toux.
- Syndrome cardiaque.
- Syndrome de la paroi thoracique postérieure: douleur dans la région des omoplates, les sensations de douleur dépendent de la position du corps.
- Syndrome du muscle scalène antérieur.
- Syndrome du tronc: douleur au milieu de la poitrine.
- Aggravation de la névralgie intercostale.
Symptômes de l'ostéochondrose lombaire:
- Lumbodynie - douleur dans le bas du dos, lumbago. Le patient ressent une gêne en essayant de s'asseoir ou de se lever. La douleur s'intensifie avec l'activité physique, la toux, la respiration profonde, la flexion.
- Lumboischialgie: douleur dans le bas du dos qui irradie vers la jambe. Il peut y avoir une paresthésie, un engourdissement des jambes, des spasmes musculaires et des douleurs articulaires.
- Syndromes vasculaires: commencent par la compression des vaisseaux sanguins, ne sont pas accompagnés de douleur, il y a une faiblesse dans les muscles, un syndrome du cône - une faiblesse des deux pieds, un dysfonctionnement des organes pelviens.
Les symptômes de l'ostéochondrose de la colonne lombaire sont divers. Cette partie de la colonne vertébrale est plus chargée que d'autres.
Diagnostic de l'ostéochondrose rachidienne
Au premier mal de dos, un examen doit être effectué pour déterminer la source de la douleur. L'ostéochondrose est une maladie difficile à diagnostiquer, car la douleur peut être causée par d'autres pathologies non associées à la colonne vertébrale. Le patient aura besoin de consultations de plusieurs spécialistes: un neurologue, tout d'abord, un orthopédiste, un vertébrologue.
Méthodes de diagnostic de l'ostéochondrose:
- Radiographie. Il est effectué pour déterminer avec précision la hauteur des disques intervertébraux ou des changements dans la structure des vertèbres, des changements dans le diamètre des trous entre les vertèbres. Les radiographies se font le plus souvent dans deux positions: couchée sur le dos et sur le côté. Deux projections d'images différentes permettent de déterminer plus précisément la présence de pathologie. Parfois, une radiographie est prise avec la mâchoire inférieure vers le bas.
- IRM et CT. Les résultats de l'IRM sont considérés comme plus précis et aident à déterminer rapidement l'emplacement des segments qui ont été affectés par la pathologie, la présence ou l'absence de hernies intervertébrales et la compression radiculaire.
- Tests de laboratoire: tests sanguins pour déterminer le taux de calcium dans le sang et la vitesse de sédimentation des érythrocytes. Les tests de laboratoire sont prescrits par le premier, plus récemment, sur la base de ces résultats, le médecin les oriente vers le diagnostic matériel.
Il est important de différencier l'ostéochondrose de la colonne vertébrale dans un certain nombre d'autres maladies présentant un tableau clinique similaire, par exemple: néoplasmes de la colonne vertébrale de nature oncologique, violation de l'intégrité du tissu cartilagineux, inflammation, claudication intermittente, formation dekystes dans les organes internes, lithiase urinaire, gastrite, pyélonéphrite de l'estomac, angine de poitrine, troubles du système nerveux. Pour cela, des études du système digestif, du système nerveux et de la circulation sanguine peuvent être prescrites. Les méthodes de diagnostic suivantes sont utilisées: cardiogramme, échographie, électroencéphalographie, examen endoscopique (organes digestifs).
Complications de l'ostéochondrose
Très souvent, l’évolution de cette maladie s’accompagne de complications neurologiques:
Étape- . Complications causées par le renflement: sensations de tir douloureuses aiguës
- Stage. Radiculite, caractérisée par des syndromes douloureux et d'autres symptômes, en fonction de l'emplacement de la radiculite.
- Stage. Pathologie des nerfs radiculaires et spinaux, présence de hernies intervertébrales. Souvent, une parésie musculaire se produit, entraînant une paralysie de tout le corps.
- Stage. Violation de la circulation sanguine et de l'apport sanguin à toute la moelle épinière. Symptômes: maux de dos sévères et persistants, paralysie de certains groupes musculaires, accident vasculaire cérébral ischémique de la moelle épinière.
Traitement de l'ostéochondrose de la colonne vertébrale
Le processus de traitement de tout type d'ostéochondrose a un objectif: soulager la douleur, éviter la destruction et la déformation des tissus spinaux. Le traitement peut être conservateur ou chirurgical. Le type et la méthode de traitement sont prescrits individuellement pour chaque patient, en fonction du diagnostic (stade, type de maladie, bien-être général du patient).
Dans la période aiguë du syndrome douloureux, la relaxation et le repos sont recommandés, des médicaments anti-inflammatoires (dicloberl, voltaren), des injections de mélanges antispasmodiques, de la vitamine B, des préparations à frotter - dip rileaf, pied d'alouette, etc. peuvent être prescrits. , à mesure que le syndrome de la douleur disparaît. éducation physique et physiothérapie (courants diadynamiques, électrophorèse, magnétothérapie).
Le traitement conservateur dure environ deux mois. En plus des méthodes de traitement énumérées, le massage, la thérapie manuelle, la réflexologie et l'extraction peuvent également être utilisés. Le résultat d'un traitement conservateur dépend directement de la persévérance et de la diligence du patient.
Il existe également une méthode chirurgicale de traitement qui est utilisée en présence de hernies intervertébrales de plus de six mois, compression des racines de la moelle épinière due à un rétrécissement de l'espace entre les vertèbres. Le principe du traitement chirurgical est de retirer le disque déformé. La période de rééducation après la chirurgie est d'environ six mois. La rééducation comprend la thérapie par l'exercice, la thérapie physique et la prise de vitamines.
La prévention de l'ostéochondrose de la colonne vertébrale consiste à lutter contre les facteurs de risque: maintenir un mode de vie actif, faire du sport, une bonne alimentation, porter des corsets et des ceintures spéciaux pour porter le dos, dormir sur des matelas et oreillers orthopédiques, éviter l'hypothermie et les blessures.





































